အခုတလော လည်ချောင်းထဲမှာ တစ်ဆို့ ကြီး ဖြစ်နေလို့ ဘာကြောင့် ခဏခဏ ဖြစ် နေတာလဲ။ ဘာတွေ လုပ်ရမလဲ။ ဘာတွေ ရှောင်ရှားရမလဲဆိုတာ သိချင်တာနဲ့ ခင်မင်ရ တဲ့ ဆရာ၀န်တစ်ယောက်နဲ့ မေးမြန်းမိပါ တယ်။ လေပြွန်ရောင်တဲ့ လက္ခဏာများလား ပေါ့။ ဘာကြောင့် လေပြွန်ရောင်ရသလဲ။ တကယ်လို့ လေပြွန်ရောင်လာခဲ့ရင် ဘာတွေ လုပ်ရမလဲ နောက် ဘာတွေ လိုအပ်မလဲ ဆိုတာ သိရှိခဲ့ရတဲ့အတွက် သင်လည်း တကယ်လို့သာ ဒီလို ခံစားခဲ့ရမယ်ဆိုရင် ကြိုတင် ပြင်ဆင်နိုင်အောင်လို့ မေးမြန်းထား သမျှ ပြန်လည် မျှေ၀လိုက်ရခြင်းပင် ဖြစ်ပါ တယ်။
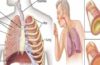
လေပြွန်ရောင်ခြင်းဆိုသည်မှာ အဆုတ် အတွင်း လေဖြတ်သန်းရာ လမ်းကြောင်း တစ်လျှောက်ရှိ အချွဲမြေှးလွှာ (mucous membrane) ရောင်ရမ်းခြင်းကို ခေါ်ပါတယ်။ လေပြွန်ပတ်လည်ရှိ အချွဲမြေှး ရောင်ရမ်းခြင်း နဲ့အတူ ချွဲသလိပ် များပြားလာခြင်း ကြောင့် လေပြွန် ကျဉ်းမြောင်းလာ၍ ချောင်းဆိုး သလိပ် ထွက်လာပြီး မောလာတတ်ပါ တယ်။ လေပြွန်ရောင်ခြင်းကို –
1. လတ်တလော လေပြွန်ရောင် ခြင်း (Acute Bronchitis)နဲ့
2. နာတာရှည် လေပြွန်ရောင်ခြင်း (Chronic Bronchitis)ဟု ခေါ်ေဝါ် သတ် မှတ်ထားပါ တယ်။
လတ်တလော လေပြွန်ရောင်ခြင်း ဆို သည်မှာ အချိန် ကာလ ၆ပတ် ထက် လျော့နည်းပြီး လေပြွန်ရောင်ခြင်းကို ခေါ်ပြီး အသက်ရှူလမ်းကြောင်း ပိုး၀င်မှုကြောင့် ဖြစ်ပေါ်ပါတယ်။ ၉၀% ခန့်က ဗိုင်းရပ်စ် ပိုး၀င်မှုကြောင့် ဖြစ်ရပြီး ကျန် ၁၀% ကသာ ဘက်တီးရီးယား ပိုးကြောင့် ဖြစ်ပါတယ်။ လက္ခဏာများကတော့ ချွဲသလိပ် ထွက်၍ ချောင်းဆိုးခြင်း၊ နုံးခွေ အားလျော့လာခြင်းတို့ ဖြစ်ပေါ်တတ်ပြီး အချို့မှာ ဖျားလာခြင်းနဲ့ အသက်ရှူရာတွင် ရင်ကျပ်ပြီး ၀ီစီသံမြည် ခြင်းတို့ ဖြစ်ပေါ်တတ်ပါတယ်။ ပန်းနာ ရင်ကျပ် ရောဂါဖြစ်ပွား သူများတွင်လည်း လေပြွန်ရောင်ခြင်း ဖြစ်ပေါ်တတ်ပြီး ပန်းနာ ကြောင့် လေပြွန်ရောင်ခြင်း (Asthmatic Bronchitis)လို့ ခေါ်ပါတယ်။ လတ်တလော လေပြွန် ရောင်ခြင်း ဖြစ်ပေါ်ပါက
• အိမ်တွင် လုံလောက်စွာ အနား ယူပါ။
• အရည် များများ သောက်ပေးပါ။
• ဆေးလိပ် လုံး၀ မသောက်ပါနဲ့။
• ဖျားနာ ကိုက်ခဲခြင်းရှိပါက ပါရာ စီတမော သောက်နိုင်ပါတယ်။
• ချွဲပျော် ဆေးများ ကို ဆရာ၀န် ညွှန်ကြား သည့် အတိုင်း သောက်သုံးပါ။
• ချွဲမထွက်လျှင် (သို့) ချွဲနည်း သွားလျှင် ချောင်းဆိုး ပျောက်ဆေး (Cough Suppressant) သောက်နိုင်ပါတယ်။
• များသောအားဖြင့် ဗိုင်းရပ်စ်ပိုးကြောင့် ဖြစ်သဖြင့် ပဋ်ိဇီ၀ဆေး (Antibiotic)များ မလိုအပ်ပါ။ ဘက်တီး ရီးယားကြောင့် ဖြစ်ပါက သင့်တော်သော ပဋ်ိဇီ၀ဆေး လိုအပ်ပါတယ်။
ပုံမှန် ကျန်းမာသော သူများမှာ လတ်တ လော လေပြွန်ရောင်ပြီး နောက် ပုံမှန် လေပြွန် အခြေအနေသို့ ပြန်ရောက် နိုင်ပါတယ်။
နာတာရှည် လေပြွန်ရောင်ခြင်း ဆိုသည် မှာ ချောင်းဆိုးခြင်းဟာ တစ်နှစ်မှာ ၂ လမှ ၃ လ ဆက်တိုက် ဆိုးပြီး အနည်းဆုံး နှစ်နှစ် အထိ ဖြစ်ပွားခြင်းကို ခေါ်ဆိုပါတယ်။ ဆေးလိပ် သောက်ခြင်းဟာ နာတာရှည် လေပြွန် ရောင်ခြင်းရဲ့ အဓိက အကြောင်း တစ်ရပ် ဖြစ်ပါတယ်။ နာတာရှည် လေပြွန် ရောင်ခြင်းဟာ အကြောင်း အမျိုးမျိုး ပေါ် မူတည်ပြီး ဖြစ်ပွားတတ်ပါတယ်။ ပိုး၀င် လေပြွန်ရောင်ခြင်း မကြာခဏ ဖြစ်လျှင် သော်လည်းကောင်း၊ အသက်ရှူ လမ်း ကြောင်း တစ်လျှောက် အမှုန်အငွေ့ တစ်မျိုးမျိုး ကြာရှည်စွာ ထိတွေ့နေရလျှင် သော်လည်းကောင်း လေပြွန် အချွဲ မြေှးလွှာ အမြဲ ရောင်ရမ်းပြီး လေပြွန်မွေှးမျှင် (Cilia)များ ပျက်စီးကာ နာတာရှည် လေပြွန်ရောင် ခြင်း ဖြစ်ပေါ်စေပါတယ်။ ကျောက်မီးသွေး မိုင်းလုပ်သားများ၊ သီးနှံ ဆွတ်ခူးရသူများ၊ သတ္တု လုပ်ငန်း လုပ်ကိုင် သူများသည် အခြားသူများထက် နာတာရှည် လေပြွန် ရောင်ခြင်း ပိုမို ဖြစ်ပွားကြောင်း တွေ့ရ ပါတယ်။ နာတာရှည် လေပြွန်ရောင်ခြင်း ဖြစ်ပွားလျှင်
• ဆေးလိပ် လုံး၀ ဖြတ်ရပါမယ်။
• ဆရာ၀န် ညွှန်ကြားမှု မရှိပဲ ချောင်းဆိုး ပျောက်ဆေး (Cough Suppressant)များကို မသုံးရပါ။ ချွဲပျော်ဆေး (Expectorant)များကို အသုံးပြုနိုင်ပါတယ်။
• လေပြွန်ကျဉ်းမြောင်းခြင်း (Broncho-constriction) ဖြစ်ပေါ်ပါက လေ ပြွန်ကျယ်ဆေး (Bronchodilator)နဲ့ စတီး ရွိုက်ဆေး (Steroid)များကို အသုံးပြုနိုင်ပါ တယ်။
• သလိပ်အရောင် ပြောင်းခြင်း၊ ပုံမှန်ထက် များလာခြင်း ဖြစ်ပေါ်ပါက သင့် တော်သော ပဋိဇီ၀ ဆေးကို (၅) ရက်မှ (၁၀)ရက်ထိ သောက်ရပါမယ်။
လေပြွန်ရောင်ခြင်း မဖြစ်စေရန် ဆေး လိပ် မသောက်ရပါ။ မိမိ နေအိမ်တွင်း ဆေးလိပ်သောက်ခြင်းကို တားမြစ်ရပါ မယ်။ လူထူထပ်သော၊ အခိုးအငွေ့ များသော၊ ဖုံမှုန့် ထူထပ်သော နေရာများကို ရှောင်ရှား ရပါမယ်။ အအေးမိ ဖျားနာပါက လုံလောက် စွာ အနားယူပါ။ ဆရာ၀န် ညွန်ကြားသည့် ဆေးကို လိုက်နာ သောက်သုံးပါ။ အာဟာရ ပြည့်၀စွာ စားသုံးပါ။ မကြာခဏ လက်ဆေး ပါ။ အစာအသောက် အသုံး အဆောင် ပစ္စည်းများ မျှေ၀ သုံးစွဲခြင်း ရှောင်ကြဉ်ပါ။ နာတာရှည် လေပြွန်ရောင် သူများဟာ အေးသော ရာသီတွင် နွေးထွေးစွာ ၀တ်ဆင် ခြင်းဖြင့် အအေးမမိအောင် ကာကွယ် နေထိုင်ပါ။ နမိုးနီးယား ကာကွယ်ဆေး (Pneumonia Vaccine)၊ တုပ်ကွေး ကာ ကွယ်ဆေး (Flu Vaccine)များကို ထိုးနှံ ထားပါ။ အစရှိသဖြင့် ကာကွယ် နေထိုင် သင့်ပါကြောင်း သိထားသမျှ ပြန်လည် ရေးသား လိုက်ရပါတယ်။ အားလုံး အဆုတ် ရောဂါ အပေါင်းမှ ကင်းေ၀းကြပါစေ…။